W murach Uniwersyteckiego Szpitala Klinicznego we Wrocławiu dzieje się coś, co jeszcze kilkanaście lat temu brzmiałoby jak medyczna fantastyka. W Klinice Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej, znanej jako Przylądek Nadziei, lekarze nie tylko leczą. Oni naprawiają geny i przywracają odporność dzieciom, które bez tej interwencji nie miałyby szans dożyć pierwszych urodzin.
Dzięki wprowadzeniu badań przesiewowych noworodków oraz ścisłej współpracy międzynarodowej Wrocław stał się jednym z najważniejszych ośrodków terapii genowej ciężkich wrodzonych niedoborów odporności w Europie. Dziś do grona małych pacjentów, którzy otrzymali realną szansę na życie, dołączyły Helenka i Ida.
Przeczytaj również: Rewolucja w słoiku. Wrocławski fundusz inwestuje w krem, który chroni skórę przez 14 dni
Choroba, która nie dawała czasu
SCID, czyli ciężki złożony niedobór odporności, to jedna z najgroźniejszych chorób genetycznych wieku niemowlęcego. Dziecko rodzi się bez sprawnego układu immunologicznego. Dla takiego pacjenta nawet niegroźna infekcja może zakończyć się śmiercią. Jeszcze niedawno wiele dzieci z tą diagnozą umierało, zanim ktokolwiek zdążył postawić właściwe rozpoznanie.
Dziś sytuacja się zmienia. Program badań przesiewowych noworodków pozwala wykryć defekt genetyczny w pierwszych dniach życia. To czas, który w przypadku SCID ma kluczowe znaczenie. Im szybciej rozpocznie się leczenie, tym większa szansa na pełne odbudowanie odporności.
Helenka – siódma na świecie
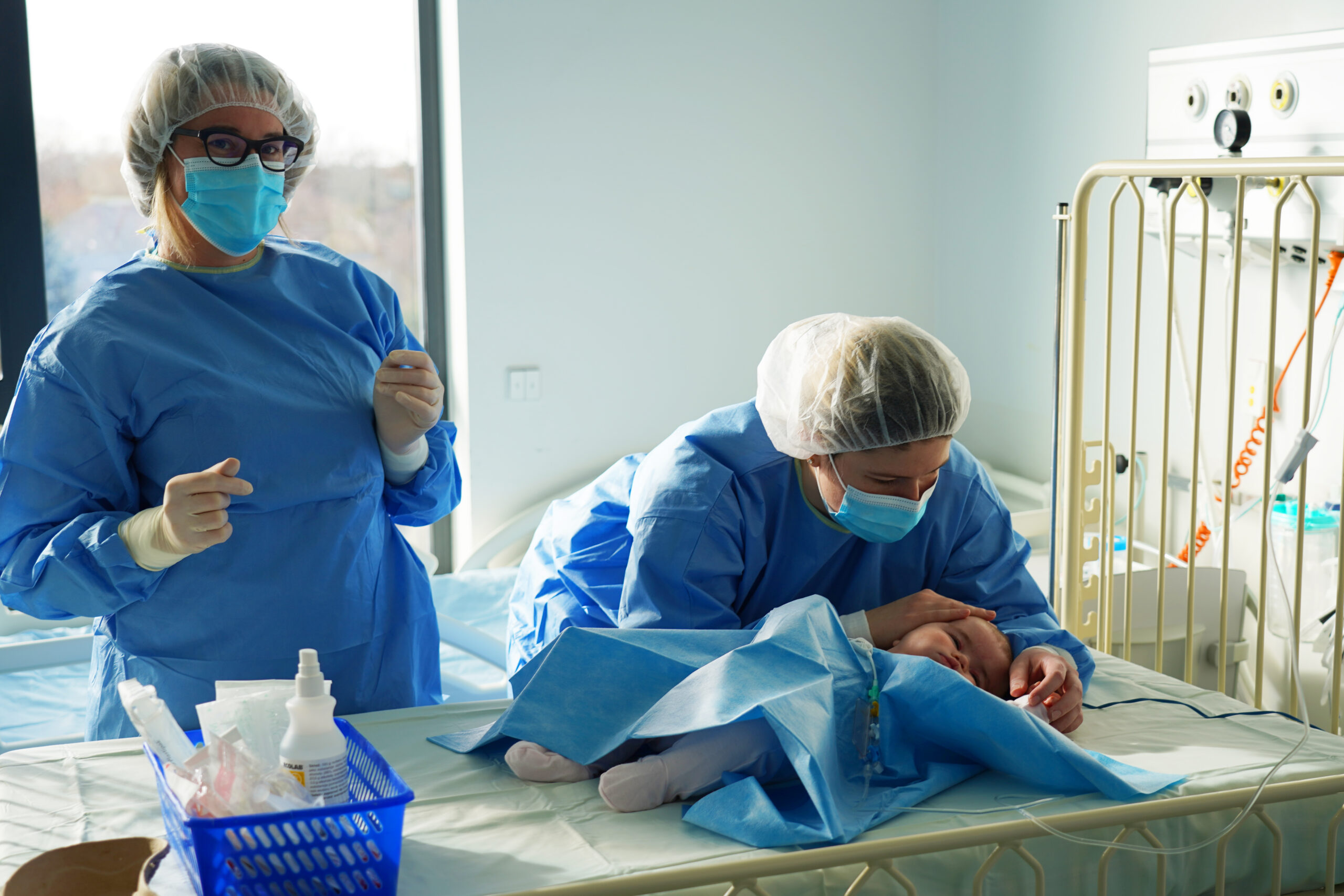
Czteromiesięczna Helenka z północy Polski przeszła właśnie kluczowy etap terapii genowej. Została siódmym pacjentem na świecie i drugim w Polsce, który otrzymał to leczenie w tej konkretnej formie.
Jej przypadek był szczególnie trudny. W jej krwiobiegu znajdowały się komórki matki, które wywołały reakcję przypominającą chorobę przeszczep przeciwko gospodarzowi. Zespół kliniki musiał najpierw opanować ten stan zapalny, zanim mógł przystąpić do kolejnego etapu.
Następnie przeprowadzono aferezę, czyli pobranie komórek macierzystych. Dziewczynka ważyła zaledwie sześć kilogramów, a mimo to udało się zebrać rekordowe 300 milionów komórek. Trafiły one do laboratorium w holenderskim Leiden, gdzie wprowadzono do nich prawidłową kopię uszkodzonego genu.
Zmodyfikowany preparat wrócił do Wrocławia. Teraz Helenka przebywa w ścisłej izolacji na oddziale przeszczepowym. Czternasty dzień po podaniu komórek to moment przełomowy – wtedy powinny one rozpocząć odbudowę jej układu odpornościowego. Właśnie wtedy medycyna i nadzieja spotykają się w jednym punkcie.
Ida czeka na swój moment
Kilkumiesięczna Ida jest w trakcie przygotowań do tej samej terapii. Jej komórki macierzyste zostały już wysłane do Leiden, gdzie przechodzą proces modyfikacji genetycznej.
Jeśli wszystko przebiegnie zgodnie z planem, dziewczynka otrzyma terapię w najbliższych tygodniach. Wcześniej przejdzie krótką chemioterapię kondycjonującą, która przygotuje szpik do przyjęcia zmodyfikowanych komórek. Następnie do jej organizmu trafi niewielka ilość preparatu – zaledwie kilkanaście mililitrów płynu, który może całkowicie zmienić jej przyszłość.
Jeszcze niedawno dzieci takie jak Ida umierały na ciężkie zapalenia płuc czy inne infekcje, które dla zdrowych rówieśników nie stanowią zagrożenia. Dziś ich los może zostać odwrócony.
Jak działa terapia, która zmienia wszystko
Procedura rozpoczyna się od pobrania własnych komórek macierzystych dziecka. W wyspecjalizowanym laboratorium wprowadza się do nich prawidłową kopię wadliwego genu. To precyzyjna inżynieria molekularna, której celem jest trwałe usunięcie przyczyny choroby, a nie jedynie łagodzenie jej skutków.
Po powrocie do Wrocławia dziecko otrzymuje zmodyfikowane komórki w formie dożylnego wlewu. Z medycznego punktu widzenia to stosunkowo prosta procedura. Z punktu widzenia rodziców – moment, w którym ich dziecko dostaje nowe życie.
Najważniejsze jest to, że terapia genowa eliminuje ryzyko odrzutu oraz groźnej choroby przeszczep przeciwko gospodarzowi, która towarzyszy klasycznym przeszczepom od niespokrewnionych dawców. Organizm dziecka otrzymuje bowiem jego własne, naprawione komórki.
Przesiew, który zmienił statystyki
Lekarze zauważają wyraźny wzrost liczby diagnoz SCID. Nie oznacza to jednak, że choroba stała się częstsza. Wcześniej po prostu pozostawała nierozpoznana.
Dzięki badaniom przesiewowym możliwe jest wykrycie ciężkich niedoborów odporności tuż po urodzeniu. To sprawia, że dzieci trafiają pod opiekę specjalistów, zanim dojdzie do pierwszych groźnych infekcji. Zmienia się cała trajektoria choroby – od wyroku do realnej szansy na zdrowe życie.
Wrocław na mapie europejskiej medycyny
Program terapii genowej funkcjonuje w ramach międzynarodowego badania klinicznego pod egidą Unii Europejskiej. Rodzice nie ponoszą kosztów leczenia i nie muszą organizować publicznych zbiórek. To systemowe rozwiązanie, które zapewnia równy dostęp do najbardziej zaawansowanej terapii.
Równolegle ośrodek rozwija inne terapie zaawansowane, w tym leczenie komórkami CAR-T, budując kompleksowe zaplecze nowoczesnej medycyny translacyjnej. Immunolodzy, hematolodzy, biolodzy molekularni i transplantolodzy pracują ramię w ramię, łącząc wiedzę laboratoryjną z doświadczeniem klinicznym.
Wrocław pokazuje, że światowa medycyna nie musi oznaczać wyjazdu za granicę. Komórki podróżują między laboratoriami, ale pacjent pozostaje w swoim szpitalu, blisko rodziny.
Dla Helenki i Idy to nie jest eksperyment. To początek życia, które może być zwyczajne – z przedszkolem, zabawą, pierwszymi przyjaźniami. A dla medycyny to dowód, że genetyczny błąd nie musi być ostatecznym wyrokiem.








